Die neurochirurgische Klinik veranstaltet am 20.08. / 21.08.2016 in der Prosektur der Anatomie des UKM den 2nd International Hands-on Cadaver Workshop zum Thema "Microsurgical Approaches to the Skull Base".
Meningeom
Meningeome machen intrakraniell ( = im Schädelinneren ) etwa 20% der Geschwülste aus, bei den spinalen intraduralen, juxtamedullären Tumoren ( = innerhalb der Rückenmarkshaut, neben dem Rückenmark selbst ) ca. 40%. Diese sind zumeist gutartig ( WHO Grad I ), können wegen ihrer Lokalisation, Größe oder Beziehung zu benachbarten anatomischen Strukturen, vor allem im Bereich der Schädelbasis, aber chirurgisch sehr anspruchsvoll sein. Wegen des langsamen Wachstums können Meningeome oft für lange Zeit unbemerkt bleiben, deshalb werden diese nicht selten „durch Zufall“ entdeckt.
Ziel einer Operation ist zumeist die vollständige Entfernung des Tumors, wobei nicht immer Radikalität herbeigeführt werden kann. Zur Vorbereitung einer OP, vor allem bei sehr großen und / oder stark durchbluteten Tumoren kann eine präoperative Embolisation erforderlich sein, um den intraoperativen Blutverlust und damit die Belastung für den Patienten zu verringern. Diese Eingriffe erfolgen bei uns durch PD Dr. med. W. Weber. Häufig ist ein Ersetzen der harten Hirnhaut ( = „Duraplastik“ ) erforderlich, bei Durchwachsen von Teilen des Schädelknoches auch ein Ersetzen der vom Tumor zerstörten Anteile ( = „Kranioplastik“ ). Eine solche Kranioplastik kann bei kleineren Defekten mit einem Knochenersatzmaterial während der OP geformt werden, bei größeren und vor allem geometrisch komplexen Defekten verwenden wir heute mittels CAD / CAM Technik ( Computer Aided Design / Computer Aided Manufactoring ) vorgeformte Implantate, die eine kosmetisch und funktionell perfekte Rekonstruktion ermöglichen. Ob eine OP angezeigt ist, hängt neben Alter und Allgemeinzustand auch von der Größe und Lage des Tumors ab, vor allem aber auch vom Vorhandensein oder Fehlen klinischer Symptome. Insofern kann in Einzelfällen auch Abwarten ( „Wait and Scan“ ) bei regelmäßigen Schichtbildkontrollen ( in der Regel der Fälle mittels MRT ) sinnvoll sein.
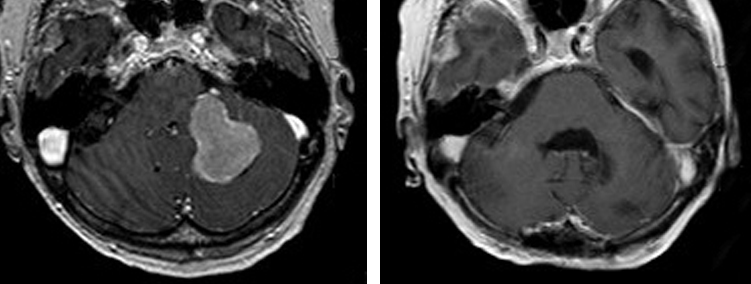
Meningeom im Bereich der hinteren Schädelgrube, ausgehend vom Foramen magnum, mit Kompression des Hirnstamms ( links ). Die 80 jährige Patientin wünschte die OP, da sie mit der zunehmenden Verschlechterung des Gehens nicht mehr leben wollte. Das rechte Bild zeigt den Zustand nach vollständiger Entfernung des Tumors. Postoperativ gute Erholung der Patientin, die bei Normalisierung des Gangbildes wieder ein selbstständiges Leben führen konnte.
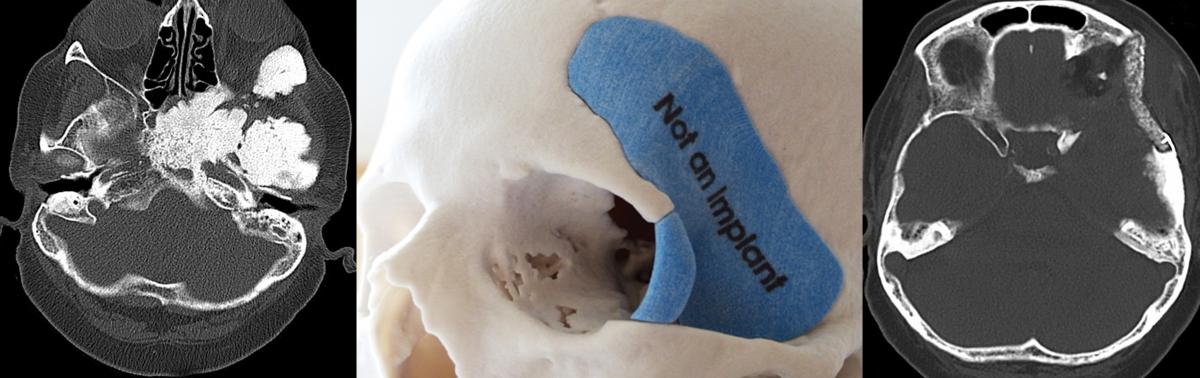
Rezidiv eines spheno - orbitalen Meningeoms. Präoperative Festlegung der Resektionsgrenzen und Planung eines CAD / CAM Implantates zur einzeitigen Tumorverkleinerung und Rekonstruktion. Postoperativ Rückbildung der Schmerzsymptomatik sowie der Protrusio bulbi ( = Vorwölbung des Augapfels ) bei erhaltenem Sehvermögen.

Rezidiv eines Konvexitätsmeningeoms ( atypisches Meningeom WHO Grad II ). Bei fortgeschrittenem Alter des Patienten, erheblicher Tumorgröße und starker Vaskularisation erfolgte präoperativ eine Teilembolisation der versorgenden Gefäße aus der A. temporalis superficialis. Links: Tumor mit breiter Anhaftung an der Dura, rostral davon kleinerer Zweittumor. Mitte: DSA vor der Embolisation, Darstellung des Tumornidus sowie der Tumoranfärbung ( gelbe Pfeile ). Rechts: DSA nach Embolisation, Tumoranfärbung nicht mehr nachweisbar. Vollständige Tumorentfernung bei geringem Blutverlust, Duraplastik.
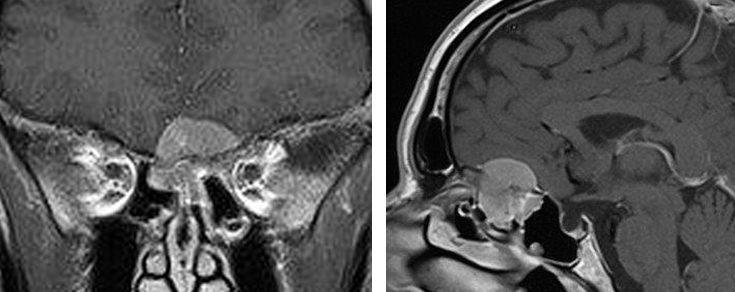
Olfactoriusmeningeom, welches durch die Schädelbasis in die Siebbeinzellen einwächst. Operation über einen pterionalen Zugang von links.
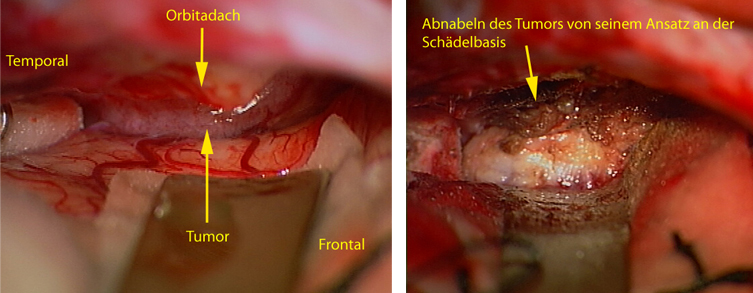
Die linke Abbildung zeigt den Situs nach Ablassen von Liquor aus den basalen Zisernen, dadurch ist nur eine geringe Retraktion des Stirnlappens erforderlich. Das rechte Bild zeigt das Lösen des Tumors von seinem Ansatz an der Schädelbasis, bevor dieser schrittweise mit dem CUSA ( = Ultraschallaspirator ) verkleinert und aus der arachnoidalen Schicht zum Gehirn herausgelöst wird.
